Nắm bắt thái độ của người bệnh: Mô Hình Niềm Tin Sức Khỏe
Thông điệp chính
– Mô Hình Niềm Tin Sức Khỏe (HBM) là một mô hình giúp hiểu được niềm tin của bệnh nhân về vấn đề sức khỏe của họ
– HBM có thể được sử dụng để xác định những hành vi gây tổn hại đến người bệnh do sự kém hiểu biết về tình trạng bệnh hoặc việc điều trị bệnh
– HBM có thể được sử dụng để xây dựng sự tương tác với người bệnh nhằm nâng cao hiểu biết của họ về các khuyến cáo về điều trị và lối sống
Mọi người nghĩ như thế nào về sức khoẻ của họ?
Tại sao mọi người thực hiện hành vi mà họ biết là gây bất lợi cho sức khoẻ của họ? Với sự hình thành chính sách mới trong chăm sóc sức khoẻ cộng đồng sau thế chiến thứ 2, các chuyên gia chăm sóc sức khoẻ bắt đầu xem xét những hướng nghiên cứu mới để nắm bắt được hành vi của người bệnh. Những truy vấn về hành vi của người bệnh là trọng tâm đầu tiên của hệ thống, dựa vào thuyết cơ bản nghiên cứu hành vi sức khoẻ và sự phát triển của Mô Hình Niềm Tin Sức Khỏe (HBM) vào đầu những năm 1950.
Hai yếu tố then chốt trong việc nhận biết tình trạng sức khoẻ của bất cứ cá nhân nào là sự nhận thức về rủi ro và độ nhạy cảm của họ đối với những hậu quả.
Tiền đề của Mô Hình Niềm Tin Sức Khỏe (HBM)
Mô Hình Niềm Tin Sức Khoẻ hình thành từ công việc của những người sáng lập về lĩnh vực tâm lý xã hội đầu tiên, chẳng hạn như Kurt Lewin, người muốn tìm hiểu cách tốt nhất để dẫn dắt lĩnh vực mới về chính sách và truyền thông y tế cộng cộng. Những phiên bản đầu tiên của HBM dựa vào nghiên cứu điều tra về thái độ đối với việc kiểm tra sức khoẻ, được đưa ra vào những năm 19501. Vẫn sử dụng phổ biến cho đến ngày hôm nay, HBM đã được chính thức hoá bởi Roenstock vào năm 1974,2 và mô hình này là nền tảng của hầu hết các mô hình tìm hiểu về hành vi sức khoẻ con người.
Mô Hình Niềm Tin Sức Khỏe mô tả việc đưa ra quyết định về sức khoẻ bằng những phân tích về lợi ích-chi phí, hoặc theo thuật ngữ khoa học xã hội, một mô hình “giá trị-kỳ vọng”. Tức là người ta xem xét giá trị của việc thay đổi hành vi liên quan đến nhận thức về lợi ích hoặc sự giảm thiểu rủi ro và đem so sánh với nhận thức về những gì phải bỏ ra, chẳng hạn như: sự nỗ lực, thời gian, tiền bạc và những hậu quả tiêu cực khác trong cuộc sống của họ. Nếu nhận thức về các lợi ích từ việc thực hiện một hành vi mới vượt xa những gì phải bỏ ra, thì giá trị kỳ vọng đủ để thúc đẩy hành động hoặc làm thay đổi hành vi, ví dụ: chấp nhận chụp X-quang, bỏ hút thuốc lá, hoặc tuân thủ kế hoạch điều trị.
Trong khi cách tiếp cận việc ra quyết định hợp lý của HBM tạo nên ý nghĩa trực quan, các nhà nghiên cứu đã tiến xa hơn và đưa ra phân tích liên quan đến ảnh hưởng của niềm tin sức khoẻ lên hành vi của người bệnh, họ đã xác định rằng có hai nghiên cứu tách biệt: nghiên cứu liên quan đến tình trạng sức khỏe hoặc chứng bệnh và nghiên cứu liên quan đến việc điều trị.
Phần 1: Tìm hiểu về tình trạng sức khỏe
Theo HBM, hai yếu tố then chốt trong việc hiểu về tình trạng sức khỏe của bất cứ cá nhân nào là nhận thức mức độ nghiêm trọng về hậu quả tiềm ẩn của những vấn đề sức khỏe và tính nhạy cảm của họ đối với những hậu quả đó. Ví dụ, khi một người cân nhắc xem có nên từ bỏ thuốc lá hay không, trước tiên người đó sẽ nhận định những hậu quả nghiêm trọng của việc hút thuốc lá, chẳng hạn như: mắc bệnh ung thư phổi hoặc chết yểu, và sau đó xác định khả năng mà những hậu quả này xảy ra.
Điểm mấu chốt quan trọng cần ghi nhớ ở đây chính là nhận thức của người bệnh cả về mức độ nghiêm trọng và tính nhạy cảm – không nhất thiết phải là những gì được đề xuất từ nghiên cứu lâm sàng và dịch tễ học. Ví dụ, về mặt khách quan, ngay cả khi chết yểu là vấn đề khá nghiêm trọng, không phải ai cũng vì sợ chết sớm mà có động lực để thay đổi hành vi của mình. Đối với những người 30 tuổi đang hút thuốc lá, khả năng chết ở tuổi 75 thay vì tuổi 82 dường như không đặc biệt nghiêm trọng, và nếu họ có người thân hút thuốc trong suốt cuộc đời của họ và chết ở tuổi 90 bởi nguyên nhân khác, thì họ có thể giảm thiểu hoặc loại bỏ tính nhạy cảm của mình đối với sự chết yểu do thuốc lá gây ra. (Đây là một ví dụ của suy nghiệm có sẵn mà chúng ta đã thảo luận ở bài viết trước “Suy nghiệm và ra quyết định: cái nào có ảnh hưởng đến tính tuân thủ của người mắc bệnh tim mạch?“. Suy cho cùng, những cân nhắc về mức độ nghiêm trọng và tính nhạy cảm tạo ra nhận thức những rủi ro về tình trạng sức khỏe của bệnh nhân hoặc những hành vi hiện tại mà họ đang có, ví dụ như hút thuốc, không làm xét nghiệm, không uống thuốc v.v…
Phần 2: Tìm hiểu về điều trị
Phần còn lại cần phân tích là quan điểm của người bệnh về những thay đổi hành vi cần thiết được đề nghị để quản lý tình trạng sức khỏe của họ. Điều này có thể được chia thành nhận thức những rào cản đối với hành vi mới và nhận thức những lợi ích về việc điều trị.
Trước khi dừng hút thuốc lá, những người tầm tuổi 30 sẽ phải xác định xem liệu bỏ thuốc lá có làm giảm khả năng tử vong sớm hay không hoặc nếu lợi ích đó có còn giá trị đối với họ ngay khi họ điều chỉnh hành vi của họ. Và trên phương diện rào cản, nhận thức khó bỏ thuốc lá là phổ biến, và có thể có những nỗi sợ hãi khác giống như tăng cân ngăn chặn sự thay đổi trong hành vi.
Minh họa Mô Hình Niềm Tin Sức Khỏe
Sự kết hợp nhận thức và niềm tin của người bệnh sẽ xác định xem liệu sự thay đổi hành vi hiện tại có giá trị theo hướng có lợi cho hành vi hoặc phương pháp điều trị được đề xuất hay không.
Do đó, mô hình được mô tả như sau:
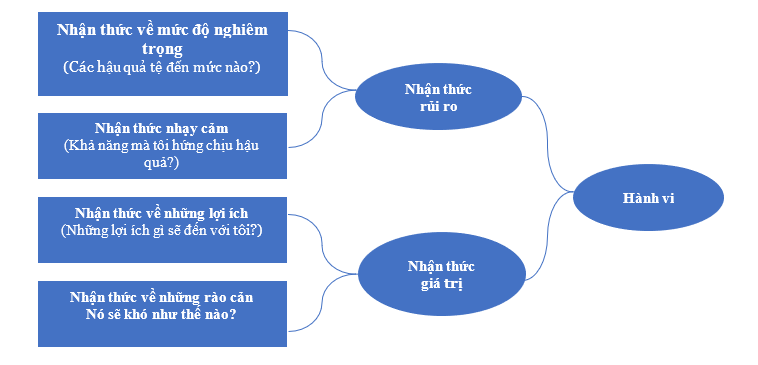
Mô Hình Niềm Tin Sức Khỏe và tuân thủ trong điều trị tim mạch
Mô Hình Niềm Tin Sức Khỏe đã được nghiên cứu nhiều trong lĩnh vực tim mạch, cả về dự đoán hành vi của người bệnh và hiệu quả giáo dục người bệnh. Các nhà nghiên cứu đã sử dụng HBM để dự đoán mức độ tuân thủ với những điều trị phục hồi chức năng tim mạch3 và cam kết chế độ luyện tập thường xuyên cho những bệnh nhân tim mạch4. Mô hình này cũng được chứng minh là một chỉ số hữu ích về giảm nguy cơ ở những bệnh nhân dễ bị đột quỵ5, cũng như dự đoán tính tuân thủ điều trị cho bệnh nhân tăng lipid máu6. Những nghiên cứu này và một số nghiên cứu khác đã chỉ ra rằng 30% đến 60% của việc ra quyết định về sức khoẻ có thể được giải thích bằng mô hình này.
Trong khi công dụng dự đoán của HMB mang tính hữu ích, điều đáng nói đến hơn là sự thành công của mô hình trong việc giúp những người bệnh nhận thức được tình trạng sức khỏe và phương pháp điều trị, sau cùng sửa đổi hành vi cũng như tuân thủ theo kế hoạch điều trị của họ. Mô hình này được chứng minh có tính hữu ích trên cả kỹ thuật can thiệp cấu trúc và thước đo thành công trong tim mạch học7,8 và các lĩnh vực liên quan đến quản lý bệnh mãn tính như chăm sóc bệnh đái tháo đường.
Tác động đến người bệnh sử dụng Mô Hình Niềm Tin Sức Khỏe
HBM cho phép các chuyên gia chăm sóc sức khoẻ truy cập và đánh giá hành vi tiềm ẩn của người bệnh bằng cách phân tích niềm tin của họ. Dựa theo HBM, nhà cung cấp dịch vụ chăm sóc sức khoẻ nên:
- Đánh giá nhận thức của bệnh nhân về hậu quả tiềm ẩn của bệnh.
- Hãy chắc chắn người bệnh biết rằng:
- (1) họ dễ dàng gặp những hậu quả đó, và
- (2) họ có khả năng kiểm soát kết quả nếu tuân theo phương pháp điều trị
- Đánh giá nhận thức của người bệnh về lợi ích của việc điều trị để đảm bảo rằng họ hoàn toàn thấu hiểu được những lợi ích đó.
- Hãy chắc chắn rằng người bệnh có những hiểu biết thực tế về tác dụng phụ để đảm bảo rằng nếu tác dụng phụ biểu hiện, chúng không làm suy giảm giá trị nhận thức của việc thay đổi hành vi.
Sử dụng Mô Hình Niềm Tin Sức Khỏe với bệnh tim mạch: Một ví dụ
Xem xét trường hợp một bệnh nhân bị bệnh tăng huyết áp. Tăng huyết áp nói chung là một bệnh không có triệu chứng (cũng như nhiều bệnh về tim mạch khác, như tăng lipid máu). Bệnh không có triệu chứng, nên nhận thức nguy cơ sức khoẻ của người bệnh có thể rất thấp. Điều này dễ dàng làm cho người bệnh đánh giá thấp tính nhạy cảm của họ với hậu quả tiêu cực trong tương lai. Việc điều trị bằng thuốc hạ lipid máu và thuốc tăng huyết áp rất phổ biến, điều này có thể dẫn đến sự thờ ơ ở mức độ nhất định đối với việc coi trọng tuân thủ điều trị, và trớ trêu thay, thiếu tác dụng phụ của thuốc có thể góp phần vào việc nhận thức rằng thuốc này không có hiệu quả, do đó giảm những cảm nhận rủi ro và làm người bệnh nản lòng trong tuân thủ kế hoạch điều trị.
Bác sĩ kê đơn cũng nên chú ý rằng một viên thuốc uống hàng ngày có thể là rào cản nhận thức đối với việc quản lý bệnh. Mặc dù, dường như rất dễ dàng để uống một viên thuốc mỗi ngày, nhưng điều đó có thể là một thách thức với nhiều người bệnh, một vài trường hợp chỉ đơn giản là quên, trong khi những người khác không thích bị cảnh báo về tình trạng bệnh của họ có thể tránh sử dụng thuốc do ý nghĩa biểu tượng của nó. Khi việc thay đổi lối sống được khuyến nghị hoặc được đưa vào kế hoạch điều trị, ví dụ luyện tập thể dục và điều chỉnh chế độ ăn, các rào cản trong nhận thức của người bệnh đối với việc tuân thủ điều trị có thể tăng theo cấp số nhân.
Cách tiếp cận của bác sĩ kê đơn dựa vào những ảnh hưởng có tầm quan trọng đến nhận thức của người bệnh có thể có tác động mạnh mẽ tới những hành vi của họ. Bằng cách cẩn thận đặt câu hỏi, cũng như những điều đã nêu ở trên, các y bác sĩ có thể chắc chắn rằng người bệnh có những nhận thức cần thiết để điều chỉnh hành vi của họ và tuân thủ điều trị. Các giải thích sơ sài về căn bệnh hoặc việc điều trị bệnh, hoặc tệ hơn, giả sử người bệnh sẽ đơn giản làm những điều họ được nói cần làm, khả năng người bệnh thực hiện hành vi được kỳ vọng sẽ giảm xuống. Kết hợp HBM có thể giúp các y bác sĩ kiến tạo hiệu quả các cuộc hội thoại quan trọng cần phải có để giúp người bệnh tiếp nhận những hành vi lành mạnh và tuân thủ điều trị.
Kết luận
Mô Hình Niềm Tin Sức Khỏe có một vài hạn chế. Mô hình này tin rằng người bệnh sẽ thực hiện hành vi hợp lý, điều mà không phải lúc nào cũng vậy. HBM cũng không giải quyết thỏa đáng tính thực tế rằng nhiều hành vi thay đổi trong một kế hoạch điều trị, như tuân thủ điều trị bằng thuốc, chế độ ăn, và luyện tập, không phải là việc giải quyết một lần, mà là một loạt các việc giải quyết hàng ngày phải được thực hiện trong một khoảng thời gian dài, thường là trong nhiều năm.
Mô Hình Niềm Tin Sức Khỏe là một khởi đầu hoàn hảo, tuy nhiên, các mô hình hành vi mới hơn cũng đã xuất hiện từ sự phát triển của HBM nhằm giải quyết cơ chế phức tạp trong nhận thức của con người, giúp hỗ trợ người bệnh tuân thủ điều trị9. Về phần hạn chế của nó, Mô Hình Niềm Tin Sức Khỏe chỉ đưa ra được những lý lẽ mơ hồ đối với việc đánh giá khả năng thay đổi hành vi của người bệnh, hay còn được biết đến như Động lực của bản thân (self-efficacy). Động lực của bản thân và những nền tảng tâm lý chi tiết hơn giải đáp câu hỏi về động lực sức khoẻ tổng quan đã dẫn đến sự hình thành của lý thuyết động lực bảo vệ,10và mở ra các khuôn khổ bổ sung sẽ được trình bày ở những bài viết tiếp theo.
Tài liệu tham khảo:
- Godfrey M. Hochbaum GM (1956). “Why people seek diagnostic x-rays.” Public Health Reports, (71):4, pp. 377–380.
- Irwin M. Rosenstock (1974). “The Health Belief Model and preventive health behavior,” Health Education Monographs. (2):4, pp. 354–386. https://doi:10.1177/109019817400200405
- Neil B. Oldridge & Davild L. Streiner (1990). “The Health Belief Model: Predicting compliance and dropout in cardiac rehabilitation,” Medicine & Science in Sports & Exercise, (22):5, pp. 678–683. https://doi:10.1249/00005768-199010000-00020
- Nahla Al-Ali & Linda Haddad (2004). “The effect of the Health Belief Model in explaining exercise participation among Jordanian myocardial infarction patients,” Journal of Transcultural Nursing, (15):2, pp. 114–121. https://doi:10.1177/1043659603262484
- Karen A. Sullivan, Katherine M. White, Ross Young, Anne Chang, Collette Roos, & Clinton Scott (2008). “Predictors of intention to reduce stroke risk among people at risk of stroke: An application of an extended Health Belief Model,” Rehabilitation Psychology, (53):4, pp. 505–512. https://doi:10.1037/a0013359
- Leah L. Zullig, Linda L. Sanders, Steven Thomas, et al. (2016). “Health beliefs and desire to improve cholesterol levels among patients with hyperlipidemia,” Patient Education and Counseling, (99):5, pp. 830–835. https://doi:10.1016/j.pec.2015.11.025
- Mohammad Hosein Baghianimoghadam, Golamreza Shogafard, Reza Sanati Hamid, Behnam Baghianimoghadam, Seyed Saeed Mazloomy, & Mohsen Askarshahi (2013). “Application of the Health Belief Model in promotion of self-care in heart failure patients,” Acta Medica Iranica, (51):1, pp. 52–58.
- Zhao Yue, Chen Li, Qi Weilin, & Wang Bin (2015). “Application of the Health Belief Model to improve the understanding of antihypertensive medication adherence among Chinese patients,” Patient Education and Counseling, (98):5, pp. 669 –673. https:// doi:10.1016/j.pec.2015.02.007
- John Weinman, Keith J. Petrie, Rona Moss-Morris, & Rob Horne (1996). “The illness perception questionnaire: A new method for assessing the cognitive representation of illness,” Psychology and Health, (11):3, pp. 431–445.
- Steven Prentice-Dunn & Ronald W. Rogers (1986). “Protection Motivation Theory and preventive health: Beyond the Health Belief Model,” Health Education Research, (1):3, pp. 153–161. https://doi:10.1093/her/1.3.153
